3.1. Литературная справка.
Дискуссия в литературе по поводу влияния возраста на течение РМЖ в 90-х годах обогатилась новыми исследованиями, включающими многофакторный анализ, что позволило исключить доминирующее влияние большей исходной распространённости опухоли, обычно наблюдаемой у 20 — 39-летних больных. Проблема сводится к следующему вопросу: имеет ли место ухудшение течения болезни в крайних возрастных группах, до 35 — 40 лет, с одной стороны, и в возрасте старше 65-70 лет, с другой.
В “молодом” возрасте значительно выше риск местных рецидивов после органосохраняющего лечения. J.M.Kurtz с соавт. (155) анализировали закономерности развития местного рецидива РМЖ в молочной железе после органосохраняющих операций, дополненных лучевой терапией у 1382 больных. В возрастной группе до 40 лет местный рецидив развился за 5-летний период в 19% случаев, а в возрасте старше 40 лет — в 9%.
У больных после органосохраняющих операций с лучевой терапией при медиане прослеженности 5 лет местный рецидив в молочной железе наблюдался в возрасте до 40 лет в 24% случаев, старше 40 лет — в 6 % случаев (р<0,05; 185) .
B.L. Fowble с соавт. (110) сравнивали течение РМЖ в следующих возрастных группах: 1) до 35 лет включительно — 64 больные, 2) 36 — 50 лет — 363 больные, 3) старше 50 лет — 363 больные. У больных без поражения лимфатических узлов ОВ в 1 — 3 группах составила 71%, 83% и 92% соответственно; БРВ — 51%, 65% и 76% соответственно; частота местного рецидива в молочной железе при выполнении органосохраняющей операции и облучения — 40%, 16% и 13% соответственно; все различия статистически значимы, средняя длительность наблюдений 4,6 года. У больных с поражением лимфатических узлов различий отдалённых результатов в зависимости от возраста больных не наблюдалось.
L. Molnar с соавт. (178) наблюдали необъяснимое только степенью распространённости РМЖ ухудшение выживаемости больных в возрасте моложе 35 лет по сравнению с другими возрастными группами.
de la Rochefordiere A. с соавт. (214) анализировали течение болезни 1703 больных репродуктивного периода РМЖ I — III стадий. Наблюдали самые худшие показатели БРВ и ОВ у больных 33 лет и моложе. Отягощение прогноза не было связано с размером первичной опухоли, поражением лимфатических узлов, степенью злокачественности, уровнем гормональных рецепторов, вариантом местного лечения и системной терапией.
A.E. Lethaby с соавт. (160) у 2706 больных изучали влияние возраста на общую выживаемость. Сравнение проводилось в возрастных группах: до 35 лет, 35- 49 лет, 50 — 74 года и 75 лет и старше. В первой возрастной группе отмечено статистически значимое ухудшение течения болезни. Достоверных отклонений ОВ в других возрастных группах не наблюдалось.
М.Namer с соавт. (182), не выделяя “молодой” возрастной группы, сравнили отдалённые результаты лечения у больных: <50 лет (509 больных), 50 — 59 лет (505 больных), 60 — 69 лет (530 больных) и>=70 лет (479 больных). При анализе общей выживаемости оказалось, что чем моложе группа больных, тем лучше в ней показатели выживаемости, самые низкие показатели выживаемости наблюдались в возрастной группе>=70 лет. Однако, если анализировалась только смерть от рака, статистически значимые различия выживаемости между возрастными группами исчезали.
По данным G.H. Lyman с соавт. (168) возраст 65 лет и старше не изменяет течения болезни по сравнению с более молодыми возрастными группами.
По данным Т.М. Law с соавт. (158) отдалённые результаты лечения больных старше 70 лет сравнимы с результатами лечения больных меньшего возраста.
Влияние репродуктивного статуса больной как фактора, существенно изменяющего эффективность адъювантной химиотерапии известно с 80-х годов. По данным В.Ф.Семиглазова (45) профилактическая химиотерапия больных РМЖ, находящихся в менопаузе неэффективна. G.Bonadonna с соавт. было показано, что адъювантная химиотерапия по схеме CMF эффективна у больных репродуктивного периода, но не у больных, находящихся в менопаузе (76).
В работе С.Focan с соавт. (109) описываются сложные эффекты химиотерапии и эндокринной терапии, зависящие, в том числе и от репродуктивного статуса больных. 281 больная РМЖ с поражением лимфатических узлов после оперативного лечения была рандомизирована на: проведение химиотерапии по схеме CMF и сочетание химиотерапии по схеме CMF с эндокринной терапией высокими дозами медроксипрогестерона ацетатом. 260 больных РМЖ без поражения лимфатических узлов были рандомизированы на: проведение эндокринной терапии высокими дозами медроксипрогестерона ацетатом и на отсутствие эндокринной терапии. У больных без адъювантной терапии течение болезни в зависимости от репродуктивного статуса не различалось по показателям БРВ и ОВ. Эндокринная терапия была более эффективна у больных репродуктивного периода, чем у больных, находящихся в менопаузе. При поражении лимфатических узлов сочетание эндокринной терапии с химиотерапией было достоверно более эффективным, чем только химиотерапия, у больных, находящихся в менопаузе; у больных репродуктивного периода соотношения эффекта были обратными: сочетание химиотерапии с эндокринной терапией было менее эффективным, чем просто химиотерапия, различия статистически значимы по БРВ и ОВ.
На протяжении 90-х годов наблюдается вал публикаций, посвящённых влиянию фазы овариально-менструального цикла, приходящейся на день операции. Рядом ретроспективных исследований было показано, что у больных РМЖ с поражением лимфатических узлов, оперированных в лютеиновую фазу цикла, показатели БРВ статистически значимо выше, чем у больных, оперированных в фолликулиновую фазу цикла (64, 221, 243). В других работах такая закономерность не подтверждалась (122, 116, 184).
Нарастает объём анализируемого материала, число больных включённых в анализ измеряется тысячами, но выводы остаются противоречивыми: Jager W. & Sauerbrei W. (138);Kroman N.T. с соавт. (153), не находят заметных различий в течении болезни. По мнению М.Levin с соавт. (161) имеет место обратная закономерность, то есть у больных, оперированных в лютеиновую фазу цикла, вероятность рецидива болезни выше, чем у больных, оперированных в фолликулиновую фазу цикла.
Очень весомо исследование Lemon H.M. & Rodriguez-Sierra J.F. (159), основанное на анализе 5353 больных репродуктивного периода. Авторы показали, что у больных, не имеющих поражения лимфатических узлов и оперированных в лютеиновую фазу цикла, имеется очень слабая тенденция к повышению выживаемости (на 5+/-2%) в сравнении с больными, оперированных в фолликулиновую фазу цикла. У больных с поражением лимфатических узлов аналогичное преимущество более выражено (на 34+/-3%), и находится на пороге статистической значимости (р=0,05).
3.2. Возраст
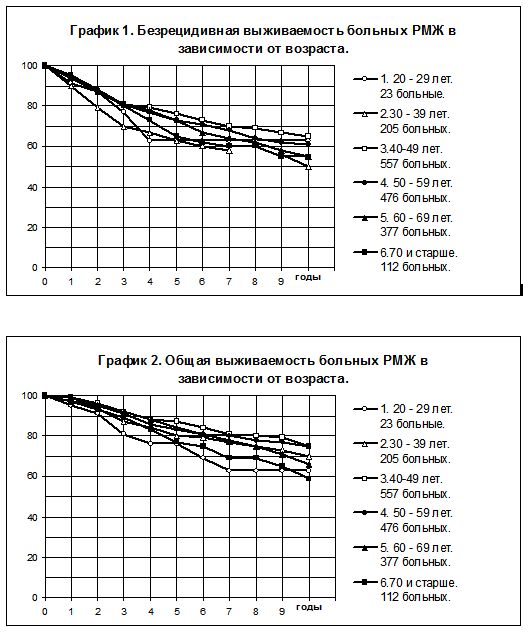
Влияние возраста на течение РМЖ I — III стадий анализировалось путём сравнения БРВ и ОВ больных в шести возрастных группах: 1) 20 — 29 лет, 2) 30 — 39 лет, 3) 40 — 49 лет, 4) 50 — 59 лет, 5) 60 — 69 лет, 6)>= 70 лет (графики 1 и 2).
Можно отметить относительное ухудшение течения болезни в крайних возрастных группах, показатели БРВ больных 1 и 2 групп одни из самых низких, БРВ больных 2-й группы статистически значимо хуже, чем больных 3 (р=0,00062) и 4 групп (р=0,00521); ОВ больных первой группы имеет тенденцию к более низким величинам, чем у больных 3 группы (р=0,0718), ОВ больных 6 группы статистически значимо ниже, чем больных 3 группы (р= 0,00696) и больных 4 группы (р=0,0463).
Таблицы 4 и 5 отчасти объясняют столь сильное влияние возраста на прогноз, у больных молодого возраста (20 — 29 лет и 30 — 39 лет) значительно чаще наблюдалось поражение регионарных лимфатических узлов и реже наблюдались опухоли, оцениваемые критерием Т1, чем у больных средних возрастных групп и больных пожилого возраста. С другой стороны, у больных 5 и 6 возрастных групп чаще наблюдались отсутствие адъювантной системной терапии при поражении регионарных лимфатических узлов (24% против 11% у больных 1-4 возрастных групп и смерть от причин, не связанных с развитием метастазов рака (2 % против 0,4% у больных 1-4 возрастных групп), а также меньшая интенсивность дозы препаратов при проведении адъювантной химиотерапии (смотри главу 12).
Таблица 4. Частота поражения регионарных лимфатических узлов в зависимости от возраста (в скобках указано число больных).
|
Возрастные группы |
N0 |
N1 |
N2 |
Итого |
|
20 — 29 |
26% ( 6) |
61% (14) |
13% (3) |
100% (23) |
|
30 — 39 |
46% (95) |
41% (83) |
13% (27) |
100% (205) |
|
40 — 49 |
56% (312) |
35% (194) |
9% (51) |
100% (557) |
|
50 — 59 |
53% (252) |
38% (179) |
9% (45) |
100% (476) |
|
60 — 69 |
64% (242) |
30% (114) |
6% (21) |
100 % (377) |
|
70 и старше |
68% (76) |
28% (32) |
4% (4) |
100% (112) |
|
Всего |
56% (983) |
35% (616) |
9% (151) |
100% (1750*) |
Таблица 5. Частота различных значений “Т” в зависимости от возраста (в скобках указано число больных).
|
Возрастные группы |
T1a,b,c |
T2 |
T3 |
T4a,b,c |
Итого |
|
20 — 29 |
39% (9) |
39% (9) |
13% (3) |
9% (2) |
100% (23) |
|
30 — 39 |
45% (93) |
36% (73) |
6% (13) |
13% (26) |
100% (205) |
|
40 — 49 |
44 % (244) |
41% (228) |
4% (21) |
11% (64) |
100% (557) |
|
50 — 59 |
47% (223) |
38% (181) |
5% (22) |
10% (50) |
100% (476) |
|
60 — 69 |
55% (208) |
34% (129) |
2% (7) |
9% (33) |
100% (377) |
|
70 и старше |
50% (56) |
42% (47) |
1% (1) |
7% (8) |
100% (112) |
|
Всего |
48% (833) |
38% (667) |
4% (67) |
10% (183) |
100% (1750) |
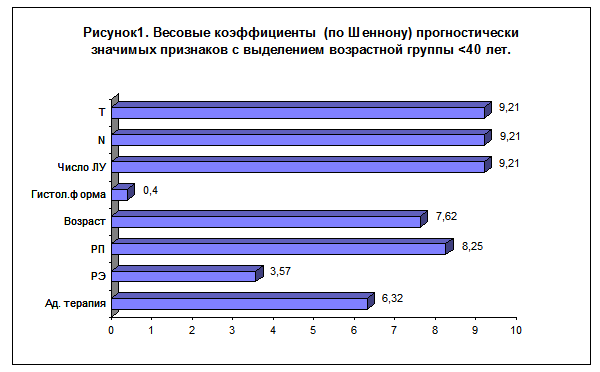
Проводился многофакторный анализ, в который были включены: гистологическая форма рака (градации: протоковый + дольковый + без уточнения формы; медуллярный + слизистый + папиллярный + тубулярный), уровень РЭ (градации: РЭ-, РЭ+), уровень РП (градации: РП-, РП+), адъювантная терапия (градации: не проводилась, проводилась), число поражённых лимфатических узлов (градации: 0, 1-3, 4 и больше), показатель “N” (градации: N0, N1, N2), показатель “T” (градации Т1, Т2, Т3, Т4) и возраста (градации: до 39 лет включительно, 40 и старше). Самыми значимыми признаками оказались клиникоморфологические характеристики местнорегионарного распространения опухоли: показатели “T”, “N” и число поражённых лимфатических узлов; далее по мере убывания значимости признака следовали: уровень РП, возраст, адъювантная терапия, уровень РЭ и гистологическая форма рака (смотри рисунок 1).
Таким образом, возраст до 40 лет — независимый признак более быстрого развития болезни.
3.3. Репродуктивный статус
3.3.1. Репродуктивный статус как фактор прогноза
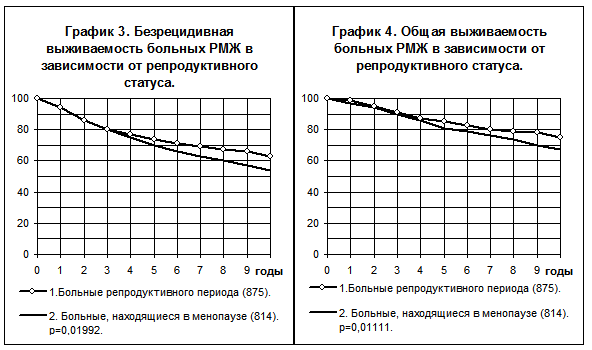
Анализ результатов лечения больных РМЖ I — III стадий в зависимости от репродуктивного статуса без учета вариантов лечения говорит о более высоких показателях БРВ и ОВ у больных репродуктивного периода по сравнению с больными, находящимися в естественной менопаузе (графики 3 и 4), хотя в последней группе процент больных ранним раком (T1-2N0M0) был максимальным, (таблица 6).
С другой стороны, у больных, находящихся в менопаузе, отмечалось повышение частоты других факторов, снижающих показатели БРВ и ОВ:
Таблица 6. Частота сочетаний TNM в зависимости от репродуктивного статуса (в скобках указано число больных)
|
TNM |
Репродуктивный период |
Естественная менопауза |
|
T1-2N0M0 |
50% (437) |
58% (469) |
|
T1-2N1M0 |
31% (269) |
27% (220) |
|
T1-2N2M0 |
2% (19) |
3% (21) |
|
T3-4N0-2M0 |
17% (147) |
12% (101) |
|
Всего |
100% (872) |
100% (811) |
отсутствие адъювантной системной терапии среди больных, имеющих поражение регионарных лимфатических узлов, — в 19% случаев (у больных репродуктивного периода — в 10%); 11 (1,3%) случаев смерти, не связанных с развитием метастазов рака (у больных репродуктивного периода — 2 случая, т. е. 0,2%).
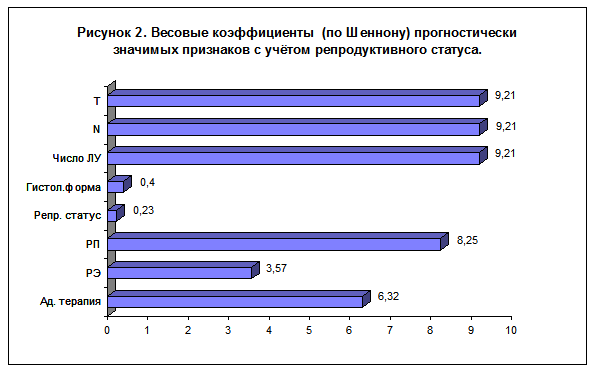
При многофакторном анализе оказалось, что прогностическая значимость репродуктивного статуса близка к нулю (смотри рисунок 2).
3.3.2. Репродуктивный статус и эффективность адъювантной
эндокринной терапии.
Основным видом адъювантной терапии РМЖ являлся приём тамоксифена по 20 мг в сутки на протяжении 2 лет, у больных репродуктивного периода такое системное лечение предварялось овариэктомией или лучевым подавлением функции яичников. Показаниями для эндокринной терапии были: степень распространённости опухоли, соответствующая T1-2N1-2M0 или T3-4N0-2M0 и содержание РЭ и/или РП>= 10 фмоль/мг белка.
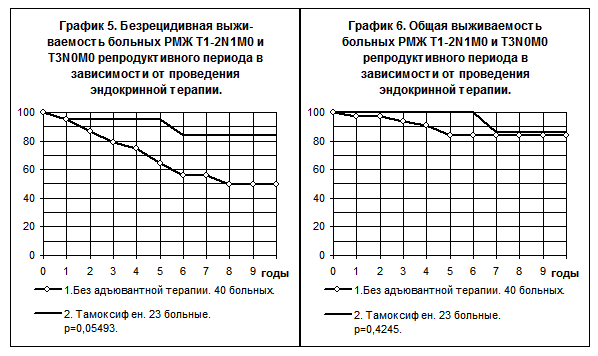
Чисто эндокринная терапия проводилась 23 больным РМЖ T1-2N1M0 и T3N0M0 репродуктивного периода, что привело к улучшению БРВ и ОВ в сравнении с группой больных, имевших такую же степень распространённости болезни и не получавших адъювантной системной терапии (графики 5 и 6, различия статистически не значимы). В группе больных, получавших эндокринную терапию, отмечалось снижение частоты рецидива болезни в 4 раза, снижение частоты смерти — в 2,9 раза.
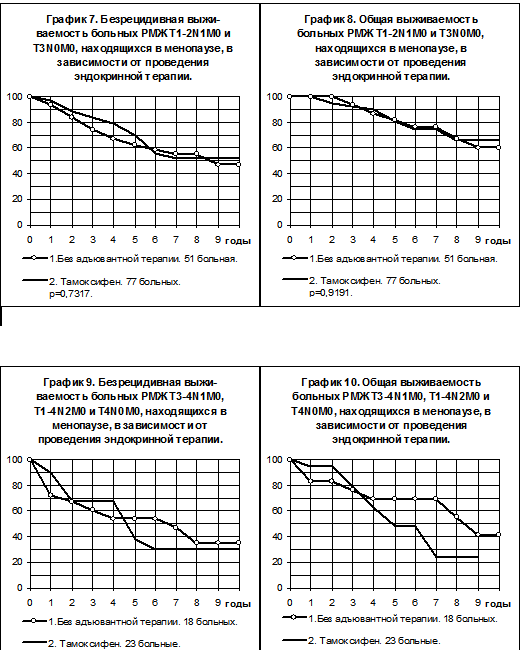
У больных РМЖ T1-2N1M0 и T3N0M0, находящихся в менопаузе, профилактическое применение тамоксифена также сопровождалось тенденцией к повышению БРВ и ОВ по сравнению с больными, не получавшими никакой адъювантной системной терапии (графики 7, 8). В первой группе больных частота рецидива за всё время наблюдений была ниже в 1,3 раза, а смертей — в 1,4 раза, чем во второй.
При большей степени распространённости опухоли, у больных РМЖ T3-4N1-2M0 + T1-2N2M0 + T4N0M0, находящихся в менопаузе, применение тамоксифена не приводило даже к тенденциям к улучшению показателей БРВ и ОВ (графики 9 и 10).
Таким образом, адъювантная эндокринная терапия, по-видимому, может быть квалифицирована как относительно эффективный способ профилактики развития рецидива болезни при рецепторопозитивных опухолях как у больных репродуктивного периода, так и у больных, находящихся в менопаузе, при РМЖ T1-2N1M0 и T3N0M0.
3.3.3. Репродуктивный статус и эффективность адъювантной химиотерапии.
В настоящем разделе анализируются результаты адъювантной химиотерапии с ИД препаратов (введённых за первые 6 месяцев после операции), превышающей 50% от расчётной, у больных, не получавших эндокринной терапии. Для схемы CMF ИД каждого из препаратов превышала 50% от расчётной ИД, для схем, включающих доксорубицин, учёт ИД касался только доксорубицина.
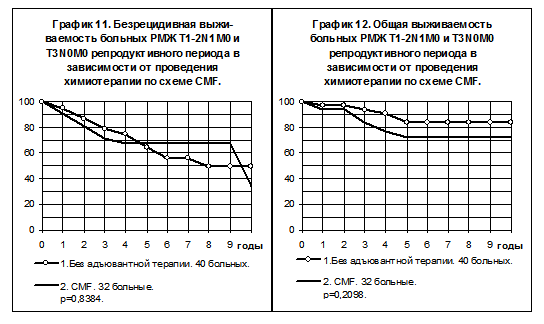
Химиотерапия по схеме CMF была проведена 32 больным РМЖ T1-2N1M0 репродуктивного периода. В сравнении с больными, не получавшими никакой адъювантной терапии, отмечена минимальная тенденция к повышению показателей БРВ у больных, получавших адъювантную химиотерапию, у больных последней группы отмечались также более низкие показатели ОВ (графики 11 и 12, различия статистически не значимы).
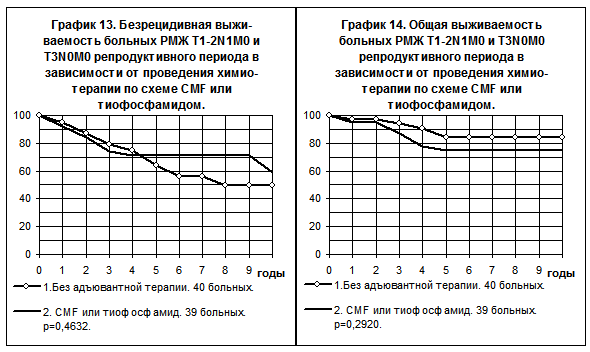
Сравнение БРВ и ОВ смешанной группы больных, получавших химиотерапию по схеме CMF или монохимиотерапию тиофосфамидом (группа 1) с группой больных, не получавших никакой адъювантной терапии (группа 2), при РМЖ T1-2N1M0 у больных репродуктивного периода представлено на графиках 13 и 14. Тенденция к повышению показателей БРВ у больных 1 группы по сравнению с показателями больных 2 группы остаётся минимальной, сохраняются тенденции к ухудшению ОВ у больных 1 группы.
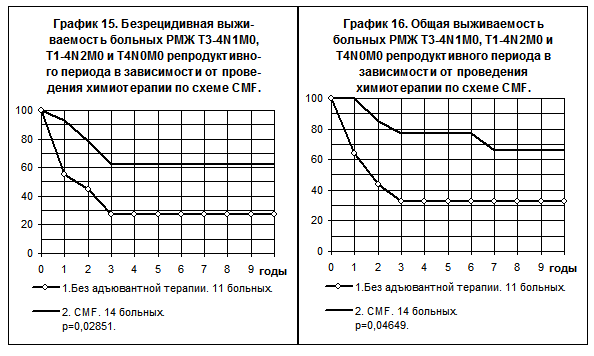
У больных РМЖ III стадии (T3-4N1-2M0 + T1-2N2M0+T4N0M0) репродуктивного периода отмечено статистически значимое повышение показателей БРВ и ОВ в группе больных, получавших химиотерапию по схеме CMF по сравнению с группой больных, не получавших адъювантной системной терапии (графики 15, 16).
Рецидив болезни у больных первой группы наблюдался в 2,0 раза реже, а смерть — в 2,2 раза реже, чем у больных последней группы.
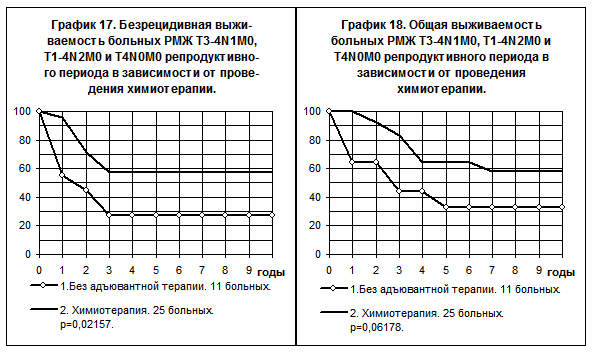
В смешанной группе больных РМЖ III стадии (T3-4N1-2M0 + T1-2N2M0+T4N0M0) репродуктивного периода, получавших химиотерапию по схеме СMF или монохимиотерапию тиофосфамидом, или комбинированную химиотерапию, включающую доксорубицин (1 группа), сохранялись преимущества показателей БРВ (р=0,02157) и ОВ (р=0,06178) по сравнению с больными, не получавшими никакой адъювантной системной терапии (группа 2, графики 17, 18). В первой группе больных рецидив болезни и смерть были зарегистрированы в 1,8 раза реже, чем во второй группе больных.
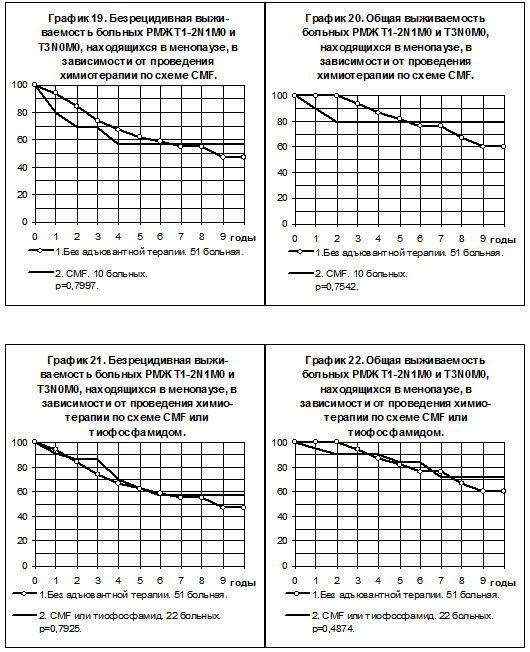
Графики 19 и 20 демонстрируют сравнение БРВ и ОВ больных РМЖ T1-2N1M0, находящихся в менопаузе, получавших адъювантную химиотерапию по схеме CMF, и больных, не получавших адъювантной системной терапии. Не наблюдалось тенденций к различиям по БРВ в сравниваемых группах, отмечена некоторая тенденция к повышению ОВ больных, получавших химиотерапию по схеме CMF.
У больных РМЖ T1-2N1M0, находящихся в менопаузе, получавших адъювантную химиотерапию по схеме CMF или химиотерапию тиофосфамидом сравнение с группой больных, не получавших адъювантной терапии, также не выявило тенденции к повышению показателей БРВ, в то же время отмечена слабая тенденция к повышению ОВ больных, получавших адъювантную химиотерапию (графики 21, 22).
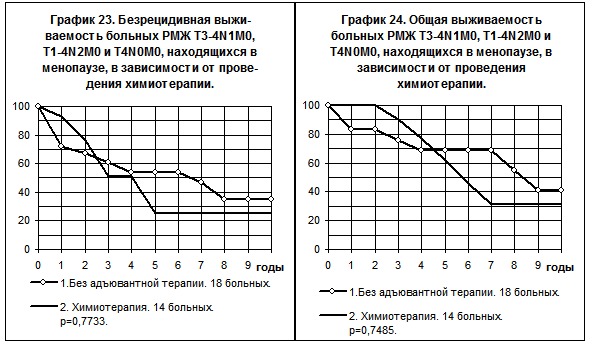
При раке III стадии (T3-4N1-2M0 + T1-2N2M0+T4N0M0) у больных, находящихся в менопаузе, проведение адъювантной химиотерапии по схеме CMF или химиотерапии тиофосфамидом, или химиотерапии, включающей доксорубицин, не сопровождалось повышением показателей БРВ и ОВ, по сравнению с аналогичными больными, не получавшими адъювантной системной терапии (графики 23, 24).
3.4. Фаза овариально-менструального цикла
Идентификация фазы овариально-менструального цикла в день операции основывалась на отсчете дней от начала последней менструации, к фолликулиновой фазе относили 1- 8 дни, к лютеиновой — 12 — 30 дни.
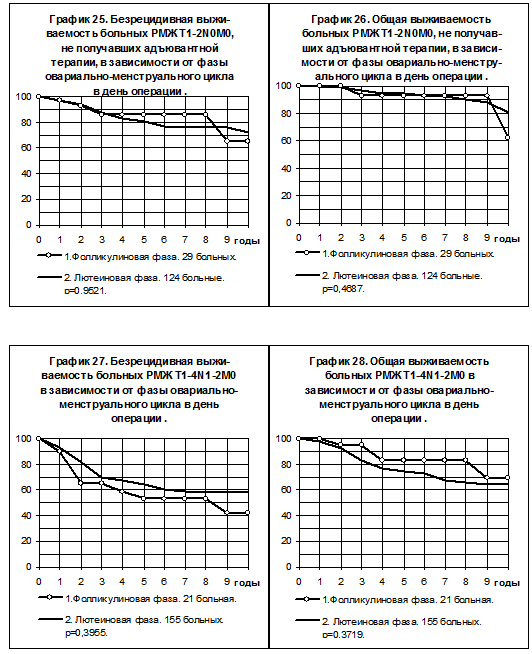
У больных РМЖ T1-2N0M0 не отмечено влияния фазы овариально-менструального цикла в день операции на показатели БРВ, отмечена незначительная тенденция к ухудшению показателей ОВ больных, оперированных в фолликулиновую фазу цикла, по сравнению с больными, оперированными в лютеиновую фазу (графики 25 и 26), различия статистически не значимы.
При большей степени распространения опухоли (T1-4N1-2M0) прослеживается тенденция к ухудшению БРВ больных, оперированных в фолликулиновую фазу цикла, по сравнению с больными, оперированными в лютеиновую фазу (график 27). Анализ ОВ демонстрирует обратную тенденцию (график 28), однако в обоих случаях различия статистически не значимы.
Резюме.
Течение РМЖ в возрастной группе до 40 лет отличается ухудшением БРВ и ОВ больных, не связанным со степенью распространённости опухоли, уровнями РЭ и РП и применением адъювантной терапии. Репродуктивный статус не является фактором, независимо влияющим на прогноз болезни. Нами не получено данных, подтверждающих влияние времени проведения операции по отношению ко дню овариально-менструального цикла, ни у больных ранним РМЖ (T1-2N0M0), ни у больных с поражением регионарных лимфатических узлов.
Не получено убедительных признаков, говорящих о достоверном влиянии репродуктивного статуса на эффективность адъювантной эндокринной терапии. Проведение адъювантной химиотерапии у больных репродуктивного периода РМЖ II b стадии сопровождалось только слабой тенденцией к улучшению БРВ, адъювантная химиотерапия больных РМЖ III стадии давала статистически значимое улучшение БРВ и ОВ. У больных РМЖ II b и III стадий, находящихся в менопаузе, не наблюдалось даже тенденции к улучшению показателей БРВ.